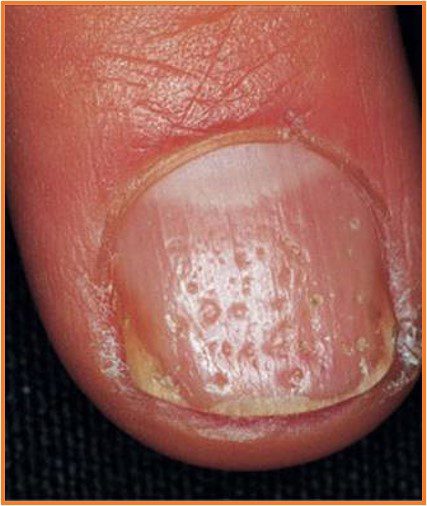
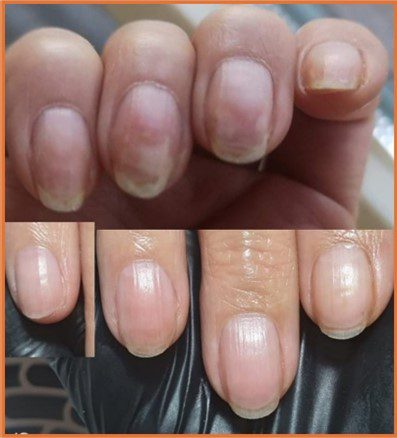
Understanding an Ingrowing vs Ingrown Toenail
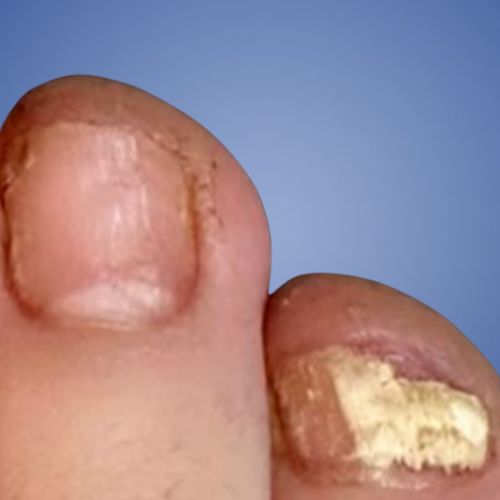
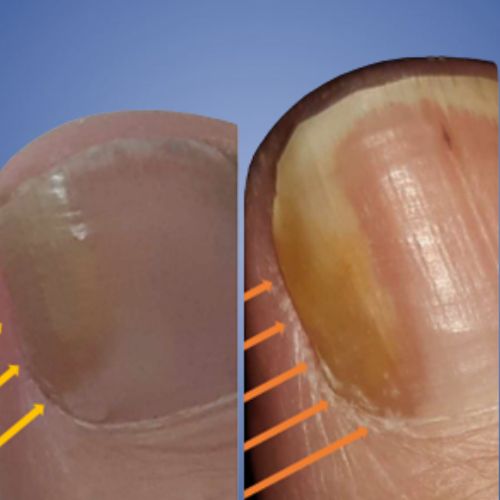
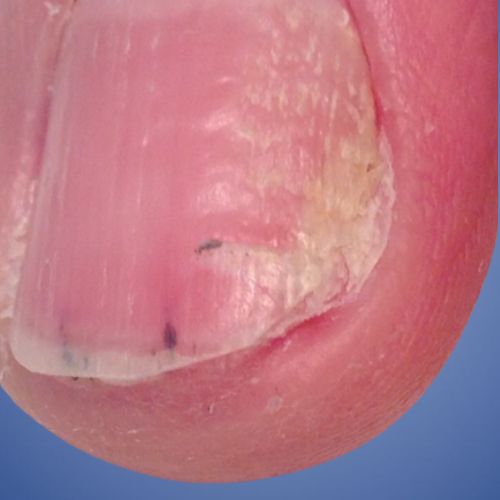
An ingrowing toenail occurs when the edge of the nail starts pressing into the surrounding skin.
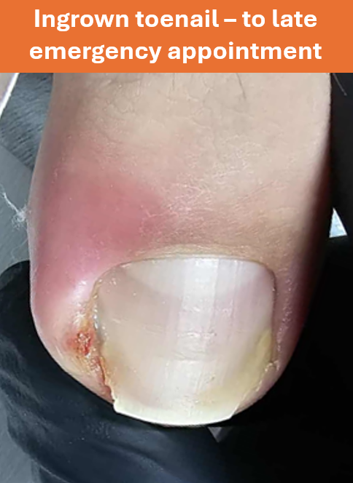
An ingrown toenail happens when that edge pierces the skin, often leading to inflammation or infection.
Knowing the difference helps prevent the problem from becoming painful or infected.
Common Causes of an Ingrown Toenail
An ingrown toenail (or nail growing into the skin) can result from several factors, including:
- Shoes that are too narrow or tight
- Cutting nail corners too short or too round
- Incorrect nail shape or trauma to the toe
- Picking or tearing at the nail folds
- Naturally curved or thick toenails
- Misaligned toe position
- Prolonged moisture around the toes
Regular maintenance and correct cutting techniques reduce your risk.
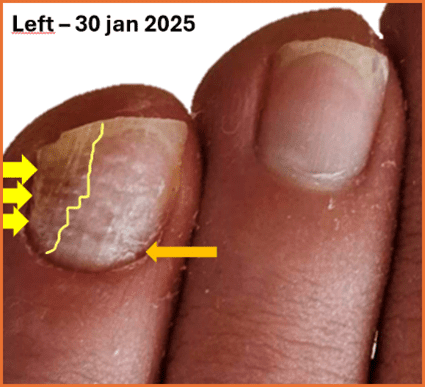
Signs and Symptoms of Ingrown or Ingrowing Nails
When the skin is not yet pierced (ingrowing nail):
- Redness around the nail edge
- Swelling or mild inflammation
- Tenderness or pressure pain when walking
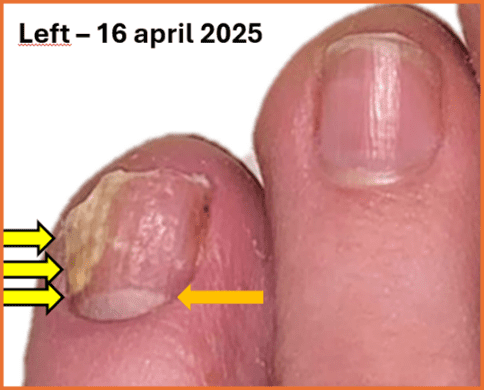
When the nail pierces the skin (ingrown toenail):
- Increased inflammation
- Pus or discharge
- Sharp, throbbing pain or local infection
Recognising these early signs allows timely professional care before infection develops.
What You Can Do for a Mild Ingrowing Toenail
It’s best not to treat an ingrown toenail yourself, but you can support healing and comfort by:
- Cutting toenails straight across, never too short, and avoiding rounded corners
- Wearing well-fitting, supportive shoes with adequate toe space
- Keeping the area clean, dry, and lightly moisturised with natural nail oil or gentle lotion
- Consulting a (medical) podiatrist if soreness continues or you’re uncertain about safe care
- Contacting your GP for referral if redness, swelling or pain increases
These simple steps often prevent the condition from worsening.
You Could Also Protect Your Feet by Avoiding These Actions
You could make small changes that help recovery and stop further irritation:
- Skip foot baths – soft, moist skin raises infection risk
- Don’t cut into nail corners – temporary relief often leads to deeper nail embedding later
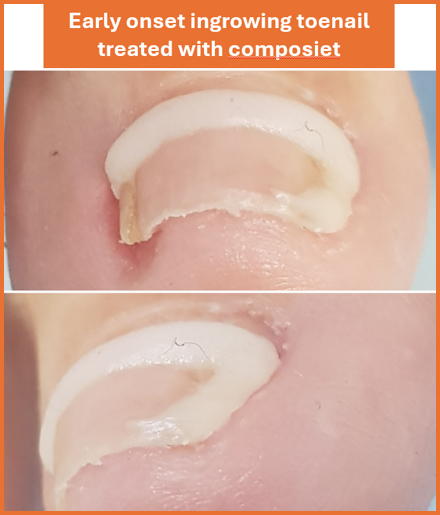
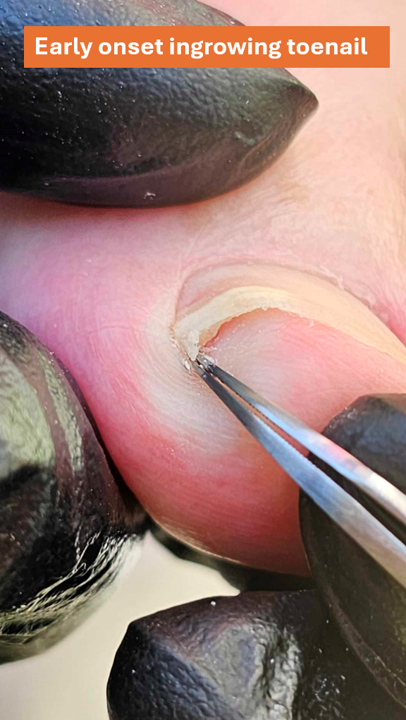
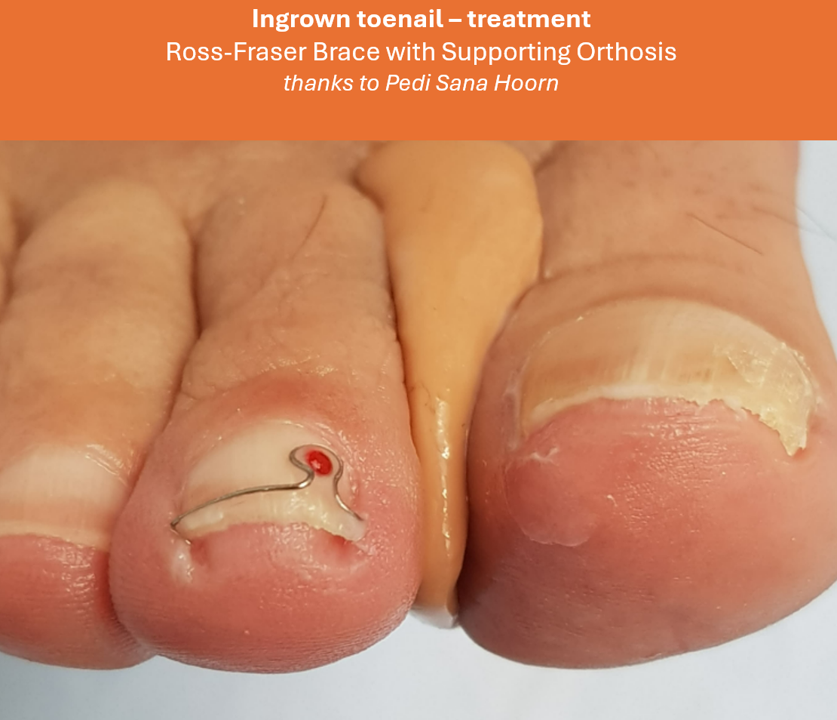
- Visit a podiatrist for safe pressure relief, such as:
- Removing excess callus
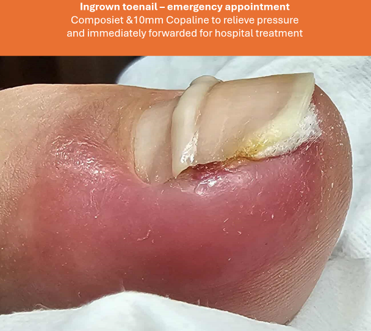
- Applying a soft protective dressing (Ligasano or Copaline)
- Using a nail brace to lift the edge of the nail and reduce pressure
- If the skin is already pierced or inflamed, only a medical podiatrist should perform treatment, usually following a doctor’s referral.
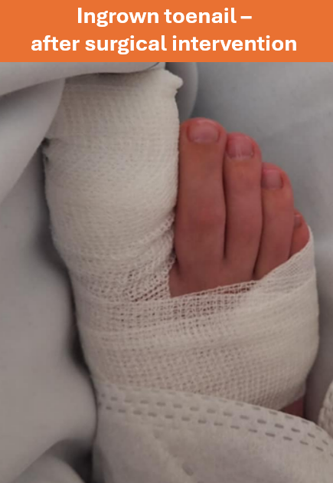
When an Ingrown Toenail Needs Medical Treatment
If an ingrown toenail keeps recurring or causes constant pain, a medical specialist may perform a wedge excision — removing a small nail section and treating the nail root (matrix) with phenol to stop regrowth.
This is considered a last-resort option.
Working closely with a medical podiatrist is generally more effective and helps identify what’s causing the problem.
With the right footwear, regular maintenance, and correct nail trimming, most clients stay pain-free and infection-free without surgery.
Professional Advice for Nail and Foot Care Specialists
As a nail or foot professional, understanding the difference between an ingrowing and ingrown toenail helps you guide clients safely.
Avoid invasive work, maintain excellent hygiene, and refer to a qualified podiatrist whenever infection or broken skin is present.
Education, prevention, and gentle care go a long way toward maintaining healthy, comfortable feet.
Key Takeaway
Early awareness and small adjustments — correct trimming, good footwear, and timely podiatry advice — can stop a mild ingrowing nail from becoming a painful, infected ingrown toenail.
Prevention is always easier than treatment.